Human papillomavirus (HPV) mempengaruhi sel epitelium dan mempunyai diameter zarah 55 nm. Satu ciri adalah percambahan epitel kulit, dan juga selaput lendir. Pada peringkat awal, patogen biasanya mempengaruhi sel-sel basal epitel, menembus ke dalamnya melalui mikrotrauma. Papilloma setempat biasanya berlaku pada kulit leher, ketiak, pangkal paha dan alat kelamin (paling kerap), mukosa mulut, dan nasofaring.
Virus ini boleh menjadi tidak simptomatik selama bertahun-tahun. Untuk mengesan HPV, kaedah mikroskopik elektron atau hibridisasi molekul digunakan.
Jenis-jenis papillomavirus manusia
Pada manusia, HPV dibezakan, yang mempengaruhi membran mukus dan kulit. Di antara sebilangan besar virus papillomavirus, terdapat spesies dengan risiko onkogenik rendah dan tinggi. Telah terbukti bahawa sifat onkogenik dikaitkan dengan kemampuan untuk mengintegrasikan DNA ke dalam genom sel manusia.
Virus ini diaktifkan dalam 10-20% kes. Bergantung pada jenisnya, ini boleh menyebabkan lesi jinak atau malignan. Sebilangan HPV tidak bersifat onkogenik. Mereka membawa kepada kemunculan ketuat dan ketuat alat kelamin. Yang paling biasa adalah HPV 6 dan 11.
Onkogen HPV adalah mereka yang mempunyai risiko tinggi terkena lesi barah, terutama pada serviks atau dubur. Dari segi kulit, HPV 16 dan 18 lebih biasa, begitu juga HPV 5 dan 8, yang boleh menyebabkan barah kulit. Bentuk barah yang disebabkan oleh HPV yang paling terkenal adalah barah serviks. Tetapi lelaki juga boleh dijangkiti virus papilloma, yang dalam kes terburuk menyebabkan barah zakar atau dubur.
Selalunya wanita berhadapan dengan HPV 16 - ini adalah bentuk di mana parasitisme introsomal diperhatikan, iaitu di luar kromosom sel (jinak). HPV 18 dicirikan oleh risiko tinggi untuk mengembangkan onkologi - pertama, tumor jinak terbentuk, yang setelah beberapa saat merosot menjadi barah. Virus dalam kes ini kecil (hingga 30 nm).
Pelbagai jenis jangkitan HPV membawa kepada:
- neoplasma serviks;
- onkologi invasif atau pra-invasif;
- ketuat genital saluran kencing dan alat kelamin.
Pengambilan patogen ke dalam badan tidak selalu membawa kepada penyakit. Semuanya bergantung pada faktor predisposisi: peningkatan aktiviti seksual, kekurangan vitamin, kehamilan, hipotermia, endometriosis, merokok, penyalahgunaan alkohol, dan lain-lain. Perlu diketahui bahawa jangkitan virus boleh berlaku walaupun pada organisma dengan sistem imun yang baik.
Ciri jangkitan

Papillomavirus manusia sangat berjangkit. Selalunya disebarkan melalui sentuhan langsung, kulit ke kulit atau selaput lendir ke membran mukus, dengan orang yang dijangkiti. Pada jangkitan genital, ini paling kerap berlaku semasa seks faraj atau oral. Sebilangan besar pasangan seks atau IMS lain (jangkitan kelamin) meningkatkan risiko. Penyebaran tidak langsung melalui objek, pakaian atau tempat tidur yang tercemar juga mungkin, tetapi jarang berlaku.
Dalam 7% kes, penularan virus dari ibu ke anak boleh berlaku semasa melahirkan ketika jangkitan aktif. Risiko meningkat kepada 40% jika anda dijangkiti HPV 16 atau 18.
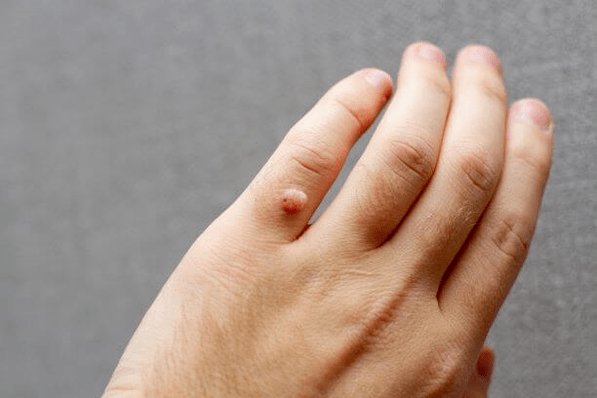
Menembusi ke epitel, melanggar integriti, jangkitan papillomavirus mendorong pertumbuhan lapisan bawah sel epitelium dalam bentuk ketuat atau ketuat. Bentuk penyakit ini menular dan merebak dengan cepat kepada orang lain. Sebagai peraturan, ketuat dan kondiloma tidak menyebabkan metastasis dan sering hilang secara spontan.
Gejala HPV
Tempoh inkubasi berlangsung hingga 9 bulan (rata-rata 3 bulan). HPV boleh terdapat di dalam badan tanpa gejala yang jelas. Virus ini tidak dapat dikesan selama berbulan-bulan atau bertahun-tahun. Walaupun pada peringkat ini, ia menular.
Ketuat kulit biasanya berlaku dalam kelompok dan bertambah dengan calar. Dua bentuk papilloma yang paling biasa berwarna kelabu, keras, dibesarkan dengan permukaan yang patah (ketuat biasa) atau rata dan kemerahan (ketuat rata). Ketuat runcing dijumpai di telapak kaki atau di tumit, tumbuh ke dalam dan oleh itu sering menyakitkan.
Ejen penyebab ketuat kemaluan berlaku pada bahagian badan yang lembap dan hangat, oleh itu ia dilokalisasi pada lipatan dan membran mukus. Mereka boleh menyebabkan gejala seperti gatal atau terbakar. Masa inkubasi, iaitu, waktu antara jangkitan dan permulaan gejala, pada ketuat genital berkisar antara 3 minggu hingga 8 bulan.
Terdapat beberapa bentuk ketuat genital yang disebabkan oleh patogen yang berbeza:
- Ketuat kemaluan. Nodul pucat atau kemerahan yang sering berdiri dalam kelompok dan berlaku di labia, vagina, zakar, uretra, saluran dubur, dan rektum. Mereka sangat berjangkit.
- Ketuat rata. Mereka muncul dalam bentuk simpul rata dan terdapat terutamanya pada organ kelamin wanita. Mereka meningkatkan risiko terkena barah.
- Ketuat raksasa (tumor Buschke-Levenshtein). Mereka tumbuh menjadi formasi besar, memusnahkan tisu di sekitarnya. Dalam kes yang jarang berlaku, mereka boleh merosot dan menyebabkan karsinoma sel skuamosa.

Jangkitan selaput lendir di saluran pernafasan atas juga mungkin. Konjungtiva mata mungkin terjejas, mengakibatkan pertumbuhan batang merah jambu. Lebih sukar untuk mengesan kursus tanpa gejala, yang hanya dapat dilihat oleh doktor dengan bantuan alat bantu, seperti asid asetik (yang menyebabkan perubahan warna ketuat) atau mikroskop.
Selain itu, virus ini juga dapat menetap di sel tanpa perubahan tisu. Kemudian mereka membincangkan mengenai jangkitan laten, iaitu adanya patogen, tetapi tanpa gejala. Selepas jangkitan, fasa ini dapat berlangsung dari beberapa minggu hingga beberapa bulan.
Kemungkinan akibatnya
Apabila dijangkiti, virus menembusi ke dalam sel-sel tisu integumen kulit dan membran mukus, menetap di inti struktur sel dan membiak di sana. Biasanya, jangkitan HPV seperti itu tidak disedari dan sembuh sendiri tanpa akibat, kerana sistem imun berjaya melawan patogen.
Walau bagaimanapun, beberapa jenis HPV membuat perubahan kulit, iaitu pertumbuhan. Bentuk yang mungkin termasuk ketuat genital atau ketuat dan papilloma, yang boleh mempengaruhi, misalnya, wajah, lengan, atau kaki.
Perubahan tisu yang disebabkan kebanyakannya jinak, tetapi juga boleh merosot dan membawa kepada barah. Sebagai contoh, barah boleh berlaku beberapa dekad selepas jangkitan HPV. Kanser organ kelamin wanita luaran (barah vulva dan faraj), barah dubur, barah zakar, dan barah mulut dan tekak (tumor kepala dan leher) juga mungkin berlaku.
Menetapkan diagnosis

Ujian untuk jangkitan HPV dilakukan pada wanita sebagai sebahagian daripada lawatan pencegahan ke pakar sakit puan. Semasa pemeriksaan ginekologi, penyapu diambil dari lapisan serviks, ini disebut ujian Papanicolaou (pemeriksaan sitologi). Bahan yang dihasilkan diperiksa untuk perubahan tisu untuk menentukan keadaan prakanker.
Sebagai alternatif, ujian HPV boleh dilakukan, di mana bahan sel dari tisu mukosa atau sampel tisu diuji di makmal untuk virus tertentu. Namun, ini hanya dapat membuktikan jangkitan pada kawasan yang terjejas, tetapi tidak membuat pernyataan mengenai sama ada perubahan tisu telah berlaku. Oleh itu, ujian HPV masuk akal, terutama jika digabungkan dengan ujian Pap, dan dapat membantu mengesan pendahulu kanser pada peringkat awal.
Sekiranya ujian itu positif, ini belum menjadi perhatian, kerana jangkitan tidak selalu membawa kepada barah. Pemeriksaan berkala dianjurkan untuk mengesan perubahan tisu pada tahap awal. Sebaliknya, keputusan ujian negatif tidak memungkinkan kita menegaskan sama ada terdapat jangkitan pada masa lalu yang berjaya ditangani oleh badan.
Bagi lelaki, tidak ada pemeriksaan profilaksis di mana ujian akan dilakukan secara berkala. Sekiranya terdapat barah yang sesuai, pemeriksaan tumor dapat menentukan sama ada jangkitan HPV adalah punca kanser.
Teknik DNA khusus juga digunakan dalam diagnostik makmal, seperti PCR masa nyata. Ketuat anogenital yang disebabkan oleh HPV jenis 6 dan 11 mudah dikesan semasa ujian pelvis.
Cara mengubati papillomavirus manusia

Dalam kebanyakan kes, penyakit ini tidak memerlukan rawatan kerana penyakit itu hilang sendiri dan kemudian virus tidak lagi dapat dikesan. Namun, jika ini tidak berlaku, jangkitan boleh bertahan lebih lama dan berterusan selama berbulan-bulan atau bertahun-tahun.
Hingga kini, tidak ada kaedah kesan sistemik terhadap virus ini, kerana kemungkinan akan memusnahkannya sepenuhnya. Namun, merawat ketuat yang dihasilkan dapat mengurangkan jumlah virus, jadi dalam banyak kes sistem kekebalan tubuh dapat melawan virus lain dan dengan itu menyingkirkannya. Dalam beberapa kes, patogen bertahan dan boleh menyebabkan gejala berulang-ulang.
Taktik terapi bergantung pada jenis HPV dan gambaran penyakit yang berkaitan:
- Ketuat plantar dan genital dapat dirawat dengan formulasi asid salisilik topikal.
- Cryotherapy juga merupakan kaedah yang sering digunakan untuk HPV. Dalam kes ini, ketuat dibakar dengan sejuk, menggunakan nitrogen cair.
- Laser atau electrocautery adalah kaedah yang sama.
Oleh kerana kekerapan kambuh agak tinggi, disarankan untuk memeriksa diri anda secara berkala dan menggunakan kondom walaupun beberapa bulan setelah lesi hilang, agar tidak menjangkiti pasangan seksual.
Untuk barah HPV, rawatan jauh lebih sukar. Pada barah serviks, sering disarankan untuk membuang rahim, masing-masing, bahagian atas faraj dan ovari. Ini dapat ditambah dengan terapi radiasi untuk mengesampingkan kemungkinan kambuh. Kanser lain yang disebabkan oleh HPV paling sering dirawat dengan terapi yang disasarkan, seperti radiasi atau kemoterapi.
Harus diingat bahawa operasi itu bukan penyelesaian kardinal, tetapi hanya menyelesaikan masalah kosmetik, kerana setelah penyingkiran virus dapat bertahan di tisu sekitarnya dan ketuat mungkin muncul lagi.
Pencegahan jangkitan
Terdapat dua vaksinasi: HPV bivalen 16 dan 18 dan HPV quadrivalent 6, 11, 16 dan 18. Vaksinasi disyorkan untuk semua gadis muda berusia 14 tahun ke atas.
Vaksinasi tidak melindungi daripada semua jenis HPV. Oleh itu, semua wanita berusia antara 25 dan 65 tahun, walaupun mereka diberi vaksin, disarankan untuk menjalani pemeriksaan smear secara berkala.
Pengesanan tepat pada masanya dan penyingkiran ketuat genital dapat mengurangkan risiko penyakit. Keberkesanan penggunaan kondom untuk mencegah penularan jangkitan secara signifikan dapat mengurangkan risiko menghidap keadaan ini. Kaedah yang paling menjanjikan untuk pencegahan dan rawatan tahap awal penyakit yang disebabkan oleh jangkitan ini adalah vaksin multivalen tertentu.













































































